En la Universidad Nacional de Lanús, durante el año 2000 el Dr. Marcelo Urquía —egresado de la Maestría en Epidemiología, Gestión y Políticas de Salud— cumplió el sueño de todo estudiante de posgrado: producir una tesis digna de ser publicada y, más importante aún, fuente de consulta permanente.
En su libro, Teorías dominantes y alternativas en epidemiología (Urquía, 2000), pasa revista a las principales teorías en la historia de la epidemiología y la salud pública, y el lugar que ha ocupado la dimensión socio-cultural en las mismas, en tanto dimensión explicativa de los procesos de salud-enfermedad. Para ello distingue grandes paradigmas que dominaron el pensamiento epidemiológico, marcando eras de la salud pública que definían explicaciones etiológicas e intervenciones sobre las patologías prevalentes para cada época.
La teoría contagionista sostenía que las enfermedades se transmitían de personas sanas a enfermas, y fue predominante desde la epidemia de la peste negra hasta principios del siglo XIX. Las prácticas de control estaban basadas en el aislamiento de personas, puertos y ciudades enteras, lo que terminó por transformarse en política inadmisible para los Estados modernos que gozaban del rendimiento conquistado a través de las revoluciones burguesa e industrial.
Ello abrió paso a la teoría miasmática, que prevaleció en el pensamiento sanitario hasta fines del siglo XIX. La misma auguraba que las enfermedades surgían de emanaciones impuras del suelo, aire y agua. Aunque la explicación científica fuera débil, las políticas redundaron en enormes beneficios para la población. Se inició la era de las estadísticas sanitarias y se impulsaron obras públicas que mejoraron la infraestructura urbana y las condiciones de vida de la población.
La identificación del bacilo de la tuberculosis —o bacilo de Koch— en la década de 1880, estrenó una era espectacular de descubrimientos de patógenos que dio origen a la teoría del germen, inaugurando la epidemiología de las enfermedades infecciosas. Adicionalmente, durante la primera mitad del siglo XX se introdujeron en terapéutica nuevos fármacos que modificaron el curso de sobrevida, fundamentalmente para las enfermedades infecciosas: sulfamidas (1936), penicilina (1941), derivados de la 4-aminoquinolina (1943), estreptomicina (1947) y clortetraciclina (1948), entre otros. Desde allí, las medidas se orientaron a interrumpir los procesos de transmisión usando vacunas y aislando a los afectados en hospitales para infecciosos. Se relegaron las cuestiones sociales y políticas públicas que habían predominado durante la teoría miasmática, y el foco se dirigió al desarrollo de investigaciones e intervenciones vinculadas al organismo responsable de la enfermedad.
El significativo descenso de la morbimortalidad en la población marcó el comienzo de la epidemiología de las enfermedades crónicas durante la segunda mitad del siglo XX, cuyas supuestos sobreviven en la actualidad. Este modelo —conocido como teoría de la caja negra— buscó establecer medidas de riesgo a nivel individual, relacionando exposiciones a diversos factores con la aparición de enfermedades. Sin embargo, frente a su incapacidad de establecer el peso específico que cada uno de esos factores tendría en el desarrollo de la patología, las medidas de intervención propuestas buscaron controlar los riesgos a través de la modificación de estilos de vida más o menos saludables. La premisa a través de la cual las personas eligen libremente la forma en la que viven —y por extensión la forma en la que enferman— escondía valores u objetivos de naturaleza opaca en materia de salud pública.
El paradigma comienza a ser cuestionado a partir de 1980 por su dificultad para explicar y promover intervenciones eficaces sobre complejos problemas de salud que fueron expandiéndose en la época. Eventos de naturaleza violenta, enfermedades de salud mental, epidemias de VIH, todos ellos procesos de salud-enfermedad que exigían múltiples dimensiones de análisis, desde lo microbiológico hasta lo macrosocial (Urquía, 2000). La limitación más inmediata del paradigma, como señalaría la médica y política Cristina Laurell, era la reducción de la realidad compleja a una serie de factores de riesgo.
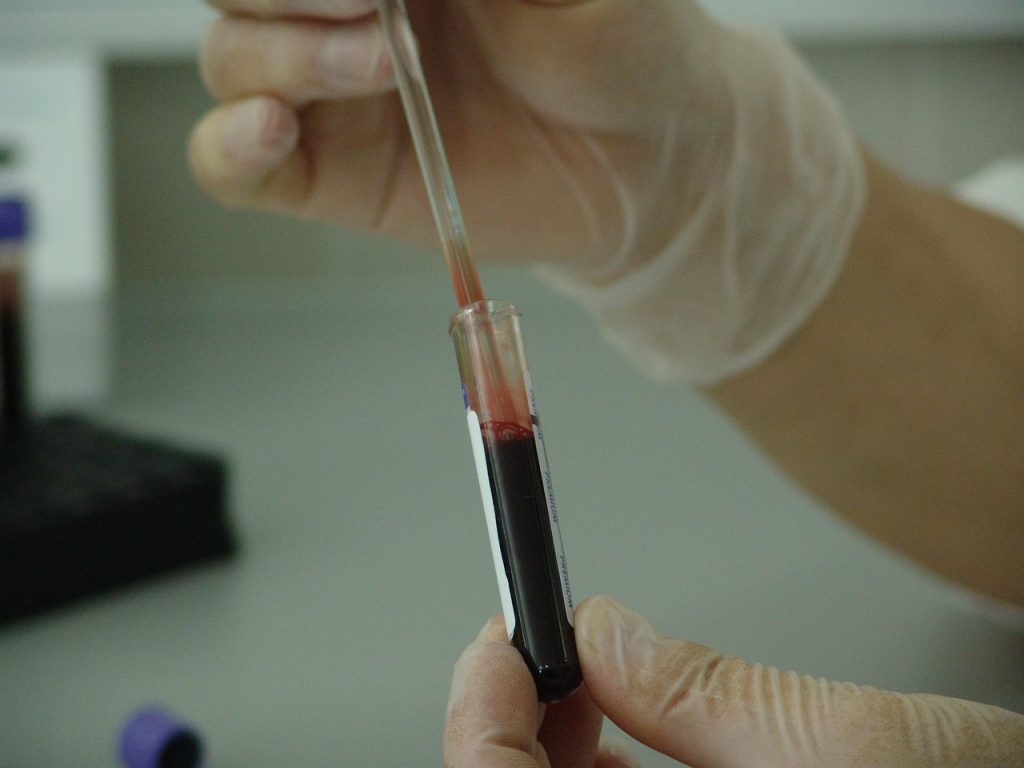
La revisión crítica del modelo no provino únicamente desde el ámbito científico, sino que recibió un gran cuestionamiento de los movimientos sociales. En América Latina, las crisis políticas y financieras de esas décadas habían servido de justificación para la reducción del gasto social, incluido el gasto en salud. Hómedes y Ugalde analizaron en profundidad las estrategias empleadas por los gobiernos para disminuir costos —y pagar deuda externa—, dando cuenta de las complejas tramas involucradas en la transferencia de servicios asistenciales, sin presupuesto desde los Estados nacionales hacia las provincias. Ese proceso conocido como “descentralización” terminó por incrementar la inequidad, aumentar costos y dificultar la implementación de políticas sanitarias nacionales (2010).
A aquellas medidas se respondió con organización y debate: en 1984 se funda la Asociación Latinoamericana de Medicina Social (ALAMES), cuyo objetivo se orientó a cohesionar y potenciar el pensamiento de la medicina social-salud colectiva en el continente, ante las problemáticas sanitarias mundiales y regionales.
Al modelo médico hegemónico —biologicista, tecnócrata y hospitalocéntrico— se opuso la noción de “proceso” para dar cuenta de la dinámica fluctuante de los eventos de salud y enfermedad intrínsecos a la existencia humana. Al designio de estilo de vida, se opuso la determinación social de la salud para caracterizar el conjunto de condiciones estructurales (históricas, productivas, culturales y sociales) y su influencia en la forma de vivir y de morir de las personas.
Al calor de esos debates y en ese contexto histórico, la Universidad Nacional de Lanús, a través de su Departamento de Salud Comunitaria, construye su oferta académica y se convierte progresivamente en referencia nacional para el abordaje de las problemáticas de salud de los colectivos sociales y los equipos de trabajo.
Durante aquellos años América Latina y el Caribe se caracterizaron como una región en etapa intermedia de la transición epidemiológica, en la cual coexisten enfermedades transmisibles y no transmisibles. Esfuerzos concienzudos y resultados parciales impulsados por algunos Estados durante los primeros años del siglo XXI, reflejaron la heterogeneidad territorial y condiciones de desigualdad vinculada al acceso a servicios de salud y servicios básicos.
Finalmente, la llegada de la pandemia por coronavirus (COVID-19) en 2020 representó un cambio en las tendencias de la región, en un contexto de marcadas desigualdades socioeconómicas y sanitarias, así como de grandes diferencias entre los países en relación con los sistemas de salud y las estrategias de respuesta frente a esta crisis. América Latina y el Caribe fue la región que más años de esperanza de vida al nacer perdió en el mundo (CELADE, 2024).
Los años que atravesamos actualmente son testigos de un contrasentido absoluto. En nuestro país hemos asistido —asistimos— a momentos cargados de violencia física, material y discursiva especialmente dirigida contra aquellos colectivos que son particularmente vulnerables. Constituyen conjuntos sociales que asumen materialidad en los pacientes, individuos, familias y comunidades con las que trabajamos cotidianamente. Adicionalmente, presenciamos los efectos de la desregulación de políticas de seguridad de los medicamentos, el vaciamiento de las instituciones de salud y la precarización de las condiciones laborales de los residentes de nuestro país. Todo ello ha redundado, para quienes nos dedicamos a la atención directa de personas, la formación de recursos humanos o la investigación en salud, en la necesidad de volver a discutir elementos de la naturaleza de nuestro trabajo que nos parecían social, científica y políticamente saldados.
Simultáneamente, mientras las políticas de ajuste restringen significativamente el acceso a los servicios de atención para los que menos tienen, proliferan los health coach en redes sociales y el uso de inteligencias artificiales como herramientas disponibles para autodiagnóstico en salud.

Quienes nos posicionamos en el marco epistemológico de la salud colectiva y la medicina social latinoamericana, hemos reconocido históricamente a la familia y a la comunidad como, de facto, el primer nivel de atención de salud de los individuos. Con el surgimiento de las redes sociales —Instagram hace 15 años o TikTok hace casi 10—, se han multiplicado los discursos relacionados con el cuidado o la atención de la salud, que nos han llevado del acceso a la información al exceso de la desinformación. A consecuencia de ello, podemos encontrar online terapias disponibles para la resolución de problemas de salud. La base etiológica del cáncer en mama izquierda estaría dada, por ejemplo, por conflictos de nido entre las mujeres que sienten que han fallado en su rol materno. En cambio, el cáncer en mama derecha se relacionaría con el impacto que produce la pérdida de protección de nuestras figuras masculinas. Sorprendentemente, la resistencia a la insulina es el subproducto de una herida de padre autoritario. En oposición a toda esa prosa desconcertante, inteligencias artificiales se usan principalmente para el autodiagnóstico, para obtener una segunda opinión frente al diagnóstico médico, o para obtener explicaciones en un lenguaje coloquial.
La sincronía es fenomenal, y nunca fortuita. La reducción del acceso a los servicios para algunos, y el exceso de oferta para otros, demandan una revisión crítica que no podemos acusar de extraña o ajena a nuestra propia historia, tal como sostiene el filósofo Eric Sadin.
Como universidad, asumimos la responsabilidad de revisar periódicamente nuestra misión institucional y la del Departamento. Lo hacemos para responder a las necesidades de la sociedad de la que somos parte, en comprensión con las exigencias dinámicas que atraviesan a los colectivos sociales y profesionales a los que debemos nuestra labor cotidiana. Menuda coyuntura para honrar el juramento que hicimos hace mucho tiempo ya: no permitir jamás que los conocimientos adquiridos sean utilizados en contra de las leyes de la humanidad.

Hacer Comentario
Haz login para poder hacer un comentario